Ночь без сна и лающий кашель: как распознать врага в считанные секунды
Глубокой ночью тишину детской разрывает сухой, грубый кашель, похожий на лай тюленя. Ребёнок мечется в кроватке, с ужасом хватает ртом воздух, а плач становится беззвучным. Это ложный круп (острый стенозирующий ларинготрахеит) — состояние, которое пугает даже опытных родителей. Но паника здесь — главный враг. Ваши действия в первые 10-15 минут решают, обернется ли ситуация коротким эпизодом или вызовет тяжёлую гипоксию. Забудьте про страшилки из интернета. Включайте холодный разум и действуйте по чёткому алгоритму.
Главная опасность ложного крупа — стремительно нарастающий отёк подсвязочного пространства гортани. В отличие от истинного (дифтерийного) крупа, здесь нет плотных плёнок, но есть спазм мышц и воспаление, которые сужают просвет дыхательной трубки до критических миллиметров. Ждать утра или «авось пронесёт» нельзя. Но и ставить ребёнка в горячий душ, парить ноги или давать мёд — тоже нельзя. Разберём всё по полочкам.
Красные маркеры: когда секунды на вес золота
Запомните четыре уровня опасности. Если видите хотя бы один из следующих признаков — вызывайте скорую немедленно и начинайте действовать:
- Стридор (шумное дыхание). Слышен не просто кашель, а свистящий вдох (затруднён именно вдох) — этого достаточно для вызова.
- Втяжение уступчивых мест грудной клетки. Когда ребёнок дышит, кожа над ключицами, между рёбрами и под грудиной «западает» внутрь.
- Посиневение носогубного треугольника и ногтевых лож. Цианоз говорит о нехватке кислорода. Терпеть нельзя.
- Изменение голоса и поведения. Афония (ребёнок не плачет, а сипит), резкое возбуждение, сменяющееся заторможенностью, — крайне плохие знаки.
Ошибки: что нельзя делать ни в коем случае
Перед тем как перейти к активным действиям, уберите подальше эти «народные методы». Они стоили здоровья тысячам детей:
- Паровые ингаляции. Горячий влажный воздух усиливает отёк слизистой, а не снимает его. Забудьте про кастрюли и чайники.
- Горчичники и растирания с разогревающими мазями. Они усиливают приток крови к гортани, что усугубляет отёк.
- Мёд, малиновое варенье, молоко со сливочным маслом. Всё это — сильные аллергены и лишняя слизь, которая ухудшает проходимость дыхательных путей.
- Противокашлевые препараты центрального действия. При крупе кашель — защитный механизм, подавлять его опасно.
- Паника и беготня вокруг ребёнка. Ваше напряжение передаётся малышу, усиливая спазм гортани.
Пошаговый спасательный круг: действия до приезда врачей
Всё, что вам нужно — это алгоритм «Холод, свежий воздух, покой и правильная поза». Никакого героизма, только спокойная последовательность.
- Шаг первый: вызовите скорую и держите связь. Обязательно сообщите диспетчеру: «Ребёнок 3 лет, ложный круп, стридор на вдохе, не справляемся дома». Это ускорит приезд специализированной бригады.
- Шаг второй: трансформируйте ванную в кислородную комнату. Откройте кран с холодной водой на максимум (или наберите ванну). Не включайте горячую! Встаньте с ребенком в этой комнате — влажный, прохладный воздух (за счёт распыления холодной воды) уменьшает отёк. Альтернатива: включите увлажнитель воздуха и направьте его струю на лицо ребёнка.
- Шаг третий: откройте окно и укройте малыша. Температура в помещении должна быть 18–19°C. Холодный воздух рефлекторно сужает сосуды и уменьшает отёк гортани. Оденьте ребёнка по погоде (носки, пижама), но пусть дышит свежим воздухом.
- Шаг четвёртый: правильная поза «Кенгуру» или сидя с наклоном вперёд. Возьмите ребёнка на руки, усадите его к себе на колени лицом к себе. Наклоните его корпус вперёд на 45 градусов, одной рукой поддерживайте голову. Это положение открывает дыхательные пути лучше всего. Если ребёнок уже большой — посадите на кровать, дайте упереться руками в постель и низко наклонить голову.
- Шаг пятый: отвлекающая терапия без фанатизма. Если ребёнок в сознании и не задыхается критически — включите любимый мультик, начните рассказывать сказку тихим голосом. Меньше плача и крика — меньше спазм.
- Шаг шестой: лекарство, которое может быть под рукой. Если у вас есть Пульмикорт (будесонид) в небулах и компрессорный ингалятор (не паровой!), то ингаляция через небулайзер — это стандарт помощи. Дозировку (обычно 0.5–1 мг) уточните у врача скорой по телефону. Если нет — не бегите в аптеку, время потрачено зря. Глюкокортикоиды внутрь (преднизолон в таблетках) без расчета врача не давать.
Важный нюанс: если через 15-20 минут после начала прохладно-влажных ингаляций и проветривания дыхание не стало спокойнее, а свист усилился — это сигнал, что нужны инъекционные гормоны. Ждите врачей и не отказывайтесь от госпитализации. Круп «любит» возвращаться через несколько часов после улучшения.
Путь к спокойному дыханию: когда ложный круп затихает, но не уходит
Один эпизод ложного крупа — это колокол. Чаще всего стеноз возникает на фоне ОРВИ, парагриппа или аденовируса. Но есть дети, у которых круп рецидивирует при каждом малейшем насморке. Здесь уже речь идёт не о технике экстренной помощи, а о стратегическом подходе к здоровью гортани и трахеи.
Почему один ребёнок перерастает крупы к 5 годам, а другой продолжает задыхаться при каждой простуде? Потому что истинная причина часто скрывается в хронических очагах инфекции в носу и глотке. Аденоиды, хронический тонзиллит, искривление носовой перегородки — всё это создаёт «пороховую бочку» отёчной слизистой гортани.
И здесь, после того как острый приступ купирован, наступает этап тихой, грамотной работы ЛОР-врача. Не уговаривайте ребёнка полоскать горло содой и не закапывайте в нос чесночное масло. Нужно:
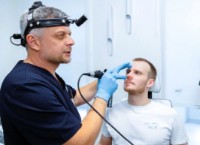
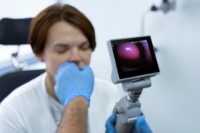
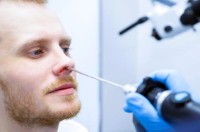
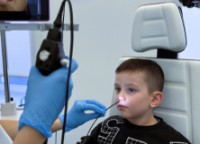
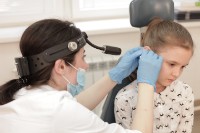
- Провести видеоэндоскопию гортани и носоглотки — чтобы увидеть реальную степень стеноза и исключить другую патологию (например, папилломатоз или кисту гортани).
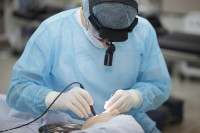
- Вылечить фоновые состояния — выполнить санацию нёбных миндалин, провести консервативную или хирургическую коррекцию аденоидных вегетаций.
- Составить индивидуальный план вакцинации и противовирусной профилактики — для снижения частоты респираторных инфекций, провоцирующих круп.
От экстренного крика до спокойного смеха: помощь в «Клинике уха, горла и носа»
Родители, чьи дети пережили тяжелый стеноз гортани, знают: лучшее лечение — это его предотвращение. И когда за плечами уже две-три госпитализации с ложным крупом, простого наблюдения педиатра недостаточно. Нужен оториноларинголог, который мыслит на шаг вперёд: не просто лечит насморк, а видит всю траекторию дыхательной трубки — от входа в нос до бифуркации трахеи.
В «Клинике уха, горла и носа» в Москве работают врачи-оториноларингологи и ринохирурги, которые успешно восстанавливают проходимость дыхательных путей там, где обычные методы бессильны: от микрохирургического удаления рубцовых изменений гортани до щадящей лазерной коррекции аденоидов и кист. Здесь не отмахиваются от «всего лишь лающего кашля», а проводят эндоскопическое исследование дыхательных путей под седацией, чтобы точно знать, где скрывается слабое звено.
В клинике действует принцип: между приступами сделать всё, чтобы следующий приступ не наступил. Современная видеоскопия, аллергологический скрининг, органосохраняющие операции на носоглотке — всё это возвращает родителям спокойные ночи, а детям — возможность громко смеяться, бегать и плакать, не захлёбываясь кашлем.